Por la médica australiana Paras Valeh.
Una mañana de domingo, vi por primera vez una serpiente en nuestro complejo habitacional. Yo llevaba sandalias, como siempre. Atravesé el desmonte frente a mi tienda en dirección al lugar donde comemos.
Estaba a punto de pisar cuando vi una pequeña cabeza verde y una boca con colmillos en el centro, alzándose hasta encontrarse con mi pie. Una víbora (o mamba) verde, camuflada entre los matorrales, había estado a punto de morderme en defensa propia.
Creo que nunca corrí tan rápido como en ese momento.
Atención médica básica
Eso sucedió durante mi primer trabajo en el terreno con Médicos Sin Fronteras (MSF). Poco después del fin de la guerra civil que más tarde separaría Sudán y Sudán del Sur, yo trabajaba en el Centro Médico Primario de Akuem, un hospital rural del distrito de Bahr el Ghazal.
En mi encuentro con la víbora verde, tuve suerte. Y ella también. Ambas hicimos una retirada rápida y ambas sobrevivimos. Sin embargo, algunos de mis pacientes no tuvieron esa suerte. Eran sobre todo granjeros y sus familias, que vivían en complejos de “tukuls”, unas chozas con techos de paja rodeadas de campos de sorgo.
Estas personas habían sobrevivido a la guerra civil, a la falta de alimentos y al colapso del sistema de salud. La mayoría solo tenía acceso a atención médica básica con proveedores de medicina tradicional. Nuestro hospital rural era el único centro de atención médica primaria de la región, ya que no se le había dado importancia a las zonas rurales durante el conflicto.
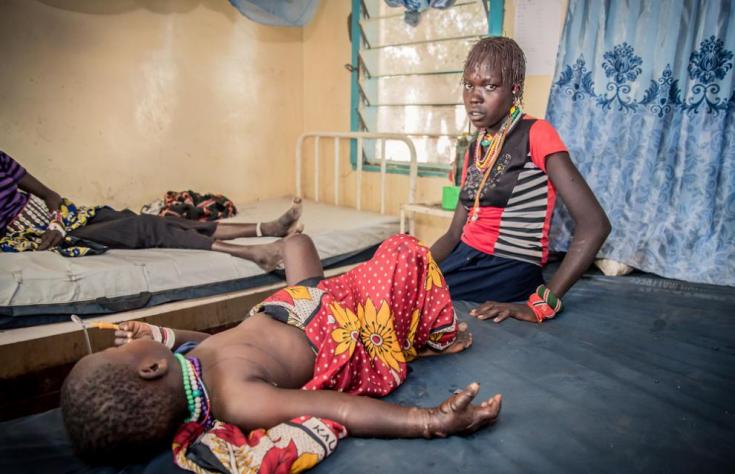
Casi todos los pacientes que atendí eran niños, y muchos de ellos estaban enfermos de malaria o de otras enfermedades infecciosas tratables. Pero también vi a muchos con infecciones graves en los miembros por otro problema: las mordeduras de serpiente.
Pisadas
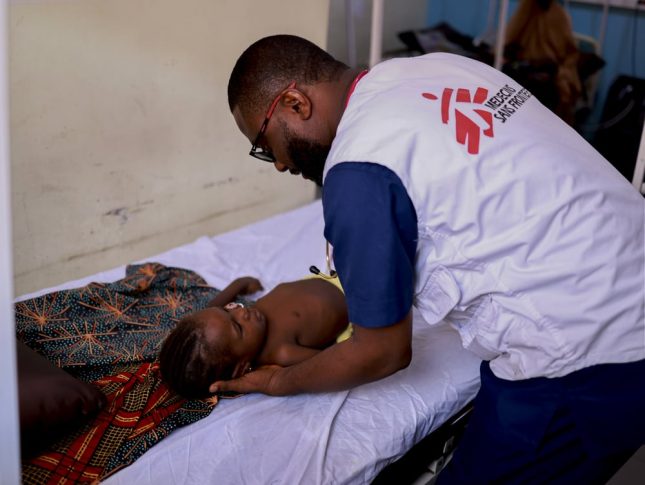
Siempre recordaré la cara de una niña de cinco años que tenía el brazo izquierdo envuelto en un pedazo de tela desgastada a modo de venda. La habían llevado desde su pueblo después de que la picara una serpiente mientras ayudaba a su madre y a sus hermanas a recoger sorgo en los campos.
Como no había carreteras, las distancias en Sudán del Sur en ese momento se medían en “pisadas”, es decir, cuántas horas y días de caminata hacían falta para ir de un lugar a otro.
Habían caminado un día y medio para traer a esta niña.
Su padre la había llevado en su espalda, mientras el brazo que la serpiente había mordido se ponía peor, a medida que los efectos del veneno destruían lentamente la piel y el tejido circundantes.
«Era muy tarde para salvar su brazo…»
Cuando sacamos la venda, era evidente que la herida estaba gravemente infectada y que no podríamos salvar su brazo. Íbamos a tener que amputárselo para que ella sobreviviera.
La vida de una niña de un pueblo rural en Sudán del Sur no es fácil. Mucho menos lo es la de una niña con un solo brazo. Ese pensamiento daba vueltas en mi cabeza mientras llamaba a nuestro coordinador médico y hacía los arreglos para que llevaran a la niña en avión a un hospital de Kenia para darle el tratamiento que le salvaría la vida.
Tuvo suerte: había llegado a nuestro hospital a tiempo y sobrevivió al veneno, pero era muy tarde para salvar su brazo.
En los siete meses que pasé en Akuem, vi a muchos otros que llegaban con heridas terribles en situaciones similares. Sobre todo, mujeres y niños. No todos sobrevivieron.
«Un recurso caro y de gran valor»
Como venía de Australia, ya había visto a víctimas de mordeduras de serpiente en unidades de cuidados intensivos. Sabía cuáles eran las medidas de primeros auxilios que debía tomar y conocía la disponibilidad del antídoto para las mordeduras de serpiente que, si se da a tiempo, puede salvar vidas.
En Sudán del Sur, antes de la independencia, ese tratamiento existía, pero era un recurso muy valioso y muy caro.
Si los niños tenían suerte y vivían lo suficientemente cerca del hospital, podíamos tratar su envenenamiento con antisuero. También les dábamos la vacuna antitetánica y antibióticos para las persistentes infecciones de las picaduras.
Si los niños no tenían suerte (y sospecho que era así en muchos casos), vivían muy lejos del hospital como para sobrevivir a la mordedura letal. Sucumbían al veneno o a la infección y la necrosis resultantes de la mordedura antes de poder recibir atención.

Acceso al antídoto
Eso fue hace muchos años. Desde ese momento, trabajé con Médicos Sin Fronteras en muchos otros países y conocí a muchas otras víctimas de mordeduras de serpiente (y muchas más serpientes).
Me consterna ver que, en los últimos años, en lugar de haber un progreso en el abordaje de esta evitable pero ignorada causa de muerte, muchos países perdieron el acceso a un antídoto apropiado para las mordeduras de serpiente.
Como en Australia, las serpientes y las personas se encontrarán si habitan en la misma región. Sin embargo, tengo la esperanza de que vuelva a producirse un antídoto para las mordeduras de serpiente para toda África y que todos los que necesiten el medicamento puedan acceder a él, como sucede en Australia.