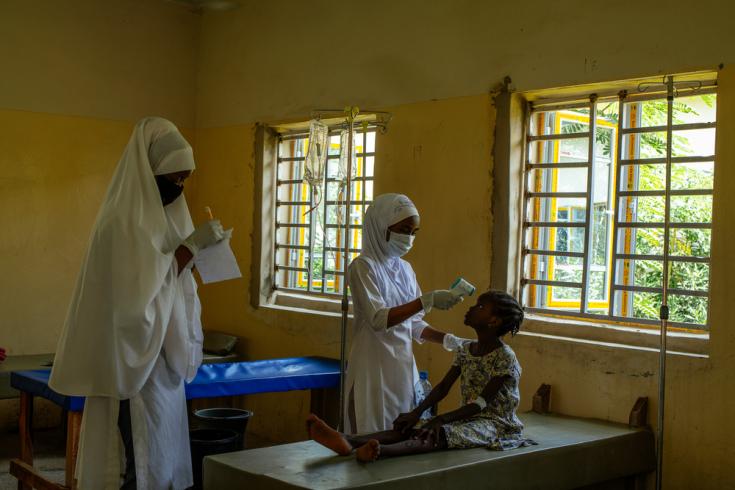
A 400 kilómetros al noreste de Abuja, capital de Nigeria, Mohammad Sheriff (2 años) se recupera del cólera. El niño está sentado con su padre en nuestro centro de tratamiento para el cólera (CTC) en Bauchi, la capital de uno de los estados más afectados por el peor brote de cólera en Nigeria en la última década.
«Vomitó dos veces y luego comenzó a tener diarrea», cuenta el padre de Mohammad, quien inmediatamente reconoció los síntomas del cólera. «Le dije a su madre que lo llevaría al hospital, ya que constantemente nos informan por la radio que hay que ir inmediatamente al hospital cuando comienzan los vómitos y la diarrea«.
 Sheriff de dos años con su padre Mohammed. El niño pasó dos días en el centro de tratamiento de cólera de MSF en Bauchi y está esperando a que le den el alta. © MSF/Hussein Amri
Sheriff de dos años con su padre Mohammed. El niño pasó dos días en el centro de tratamiento de cólera de MSF en Bauchi y está esperando a que le den el alta. © MSF/Hussein Amri
El cólera es fácil de tratar en la mayoría de los casos. Las personas con casos leves o moderados suelen recuperarse a través del tratamiento con líquidos y soluciones de rehidratación oral. Las y los pacientes gravemente deshidratados pueden necesitar ser ingresados en un CTC para recibir líquidos por vía intravenosa.
El caso de Mohammed era grave, pero después de dos días de atención médica en el CTC, ahora se encuentra en la sala de recuperación, el último paso antes de ser dado de alta y regresar a casa. «Si no hubiéramos venido cuando lo hicimos, la situación podría ser muy mala», dice su padre.
El cólera es endémico en Nigeria, pero el brote de este año ha sido especialmente grave, con más de 90.000 personas contagiadas hasta el momento.
Si bien, casi todos los 35 estados de Nigeria han reportado casos de cólera en 2021, la gran mayoría se han concentrado en los seis estados del norte: Bauchi, Kano, Jigawa, Zamfara, Sokoto y Katsina.
La población de esta región es extremadamente vulnerable. Cientos de miles de personas han sido desplazadas de sus hogares por el conflicto y la violencia y la mayoría vive en condiciones de escaso saneamiento y sin agua potable. Nuestros equipos de emergencia trabajan junto al Ministerio de Salud de Nigeria para intentar controlar la espiral del brote, con la apertura de seis centros de tratamiento para el cólera en toda la región y tratando a más de 20.000 pacientes hasta el momento.
En muchas áreas, la seguridad plantea un desafío adicional. En el estado de Zamfara, un gran número de pacientes llegan en estado grave o crítico, después de haber retrasado la búsqueda de tratamiento por temor a encontrarse en una situación de violencia o peligro en las carreteras. A pesar de ello, nuestros equipos continuaban admitiendo a más de 100 pacientes por día en algunos momentos de agosto, lo que resalta la gravedad del brote y la determinación de las personas de recibir tratamiento, por muy arriesgado que sea.
MSF/Hussein Amri
El cólera se ha sumado a una compleja red de vulnerabilidades médicas y humanitarias
«Las poblaciones vulnerables de Nigeria ya se encontraban en una situación desesperada«, explica el Dr. Simba Tirima, nuestro representante en Nigeria. «El cólera se ha sumado a una compleja red de vulnerabilidades médicas y humanitarias, que se suma también a una mayor inseguridad, a un estado crónico de necesidades humanitarias y médicas agudas y a los impactos directos y secundarios de la COVID-19«.
En el pico del brote, en julio, el Centro de Control de Enfermedades de Nigeria reportó más de 7.500 nuevos casos por semana y muchas instalaciones médicas corrían el riesgo de verse desbordadas. «Tuvimos que admitir a 80 o 90 pacientes durante un solo turno de trabajo«, dice Anas Al-Hassan, nuestro enfermero del CTC en Kano, donde el brote se propagó rápidamente por toda la comunidad. «No hubo tiempo para descansar debido a la cantidad de pacientes. El trabajo en ese momento era abrumador«. A su vez, Philip Esenwa, nuestro gestor de actividades médicas para la Unidad de Respuesta a Emergencias de Nigeria, agregó: «Las personas venían devastadas, a sus cuidadores les preocupaba que no sobrevivieran. Algunas estaban tan débiles que no podían hablar«. «Solíamos tener pacientes que llegaban muertos«, dice Mustapha Mahmud, nuestra supervisora de enfermería que también trabaja en el CTC de Kano.

«No tengo idea de cómo o de dónde contrajo la enfermedad, pero una cosa es segura: ahora es una epidemia«, dice Barira Usman, madre de Hafsat Auwal (10 años). «Empezó con dolor abdominal y la llevaron al hospital donde le recetaron algunos medicamentos y ayer por la noche comenzó a vomitar y a tener diarrea aguda«, continúa. «Noté que se enfermó cuando regresó de la escuela». Barira tiene otros ocho hijos e hijas, Hafsat es la única que tiene cólera. Ella y su familia viven en Kano desde hace tiempo y conoce el Hospital de Enfermedades Infecciosas de Kano, donde se encuentra nuestro CTC, porque sabe que otras personas han acudido al centro por problemas de salud similares.
Los desafíos eran inmensos en ciudades como Kano y Bauchi, donde muchas personas viven en condiciones de hacinamiento, con sistemas de alcantarillado en ruinas o inexistentes y sin acceso al agua potable. Las fuentes de agua pueden contaminarse fácilmente con aguas residuales, especialmente en la temporada de lluvias, lo que hace que las enfermedades transmitidas por el agua, como el cólera, se propaguen rápidamente.
«Las áreas con un alto número de casos de cólera están congestionadas, sin ventilación adecuada ni drenaje apropiado», dice Mustapha Mahmud. «Las fuentes de agua suelen ser perforaciones y pozos poco profundos; con la lluvia, se contaminan, y esa es el agua que las personas beben por aquí«.

Muchas instalaciones sanitarias en estas áreas también están mal equipadas y no pudieron hacer frente al aumento de pacientes. Algunas instalaciones médicas cobran por sus servicios, lo que pone el tratamiento fuera del alcance de quienes no pueden pagarlo.
Para hacer frente a estos complejos desafíos, adoptamos un enfoque basado en la comunidad, llevando la atención médica, las medidas de higiene e información de salud pública directamente a las comunidades afectadas. Nuestros equipos colaboraron con el personal del Ministerio de Salud para realizar el rastreo de contactos de puerta en puerta para localizar a las personas con síntomas y ayudarlas a obtener atención médica rápidamente, mientras que los equipos de divulgación cloraron los pozos y desinfectaron los hogares de las y los pacientes.
En colaboración con líderes comunitarios, también identificamos barrios con altas concentraciones de casos para establecer puntos de rehidratación oral, donde los pacientes con síntomas más leves podrían recibir tratamiento. En algunos estados, existe una vacuna oral de una sola dosis para ayudar a reducir la propagación de la enfermedad. Sin embargo, el suministro global es limitado y la vacuna no está disponible en todos los estados.

Un panorama esperanzador: casos en baja y una tasa de mortalidad diez veces menor
En las áreas donde damos respuesta, estos esfuerzos han marcado una diferencia. En el estado de Bauchi, donde establecimos 19 puntos de rehidratación oral, una unidad de tratamiento del cólera y donde llevamos a cabo actividades de promoción de la salud e higiene, la tasa de mortalidad se ha reducido diez veces, del 5% a menos del 0,5%, y el número de nuevos pacientes ingresados para recibir tratamiento sigue disminuyendo.
La tendencia a la disminución de los casos es cierta para el país en general. Los casos han descendido a menos de 1.000 por semana, sobre un máximo de 7.500. En muchas áreas, esto ha traído una sensación de alivio palpable para las comunidades y para los equipos médicos.
«Afortunadamente, por fin se ha producido una disminución significativa en el número de nuevos casos en la mayoría de las áreas», dice el Dr. Tirima. Sin embargo, en el resto del país el brote continúa. «Otras zonas siguen afectadas y la respuesta aún no ha terminado», concluye.



